Gebelik Sırasında Gözlenen Taşiaritmilerin Farmakolojik Tedavisi
Gebelik sırasında kardiyak aritmiler hem anne hem de fetüs sağlığı için ciddi tehditler oluşturmaktadır. Konjenital kalp defektleri ve kanalopatisi olan kadınlar aritmi gelişimi için yüksek risk altındadırlar. Fakat aritmiler kalp hastalığı olmayan kadınlarda da meydana gelebilir. Supraventriküler ve ventriküler taşikardiler olmak üzere taşiaritmiler gebelik sırasında en çok rastlanan aritmilerdir. Sadece anne değil fetüsta da aritmi geliştirebilir. Gebelik sırasında gelişen kardiyak aritmilerin altında yatan mekanizmalar tam olarak aydınlatılamamıştır ve uygun tedavi seçimi randomize çalışmaların eksikliği nedeniyle bilinmemektedir.
Supraventriküler erken atımların takip ettiği paroksismal supraventriküler taşikardiler 100.000 gebede 24 – 33 arası görülerek en sık görülern aritmidir. Atriyoventriküler nodal reentran taşikardi (AVNRT) ve atriyoventriküler reentran taşikardi (AVRT) yapısal olarak normal olan kalpte görülen gebe ve gebe dışı kadınlarda hemodinamik açıdan instabilite yaratmayan en sık supraventriküler taşikardidir.
Gebelerde genel ventriküler taşiaritmi insidansi (VT ya da VF) 100.000 de 2 gibi çok düşük bir değerdir. Kalbi yapısal olarak normal olan kadınlarda koroner arter hastalığı veya sol ventriküler disfonksiyonu sonucu monomorfik VT gelişebilir. VT’ler koroner arter hastalığı, kalp kapak hastalığı, peripartum kardiyomiyopati gibi edinsel ya da konjenital kalp hastalıkları ve kanalopatiler gibi kalıtsal kalp hastalığı olan kadınlarda daha sık görülürler. Kalp hastalığı bulunan ve gebelik öncesi VT episodları olan kadınlarda VT rekürrensi %27 gibi yüksek bir orandadır. Gebelik sırasında atriyal fibrilasyon veya atriyal flutter gelişimi seyrek olmakla birlikte kombine insidans 100.000 gebelikte 2 olarak bildirilmiştir. Bilinen atriyal fibrilasyon veya atriyal flutter olan hastalarda nüks ise %52 civarıdır.
Fetal aritmiler gebeliklerin yaklaşık %2’sinde gözlenir. En sık gözlenenler paroksismal SVT (%73) ve A.Flutter (%26)’dır. Krapp ve ark. yayınladığı reviewda VT 485 olgunun 3 ünde gözlenmiş (%0,06) ve miyokardit, total atriyoventriküler blok ve konjenital uzun QT sendromu ile ilişkili olabileceği tariflenmiştir.
Gebelik Sırasında Gözlenen Hemodinamik Değişiklikler
Gebelik sırasında kardiyovasküler sistem aritmi oluşumunu tetikleyebilecek önemli değişiklikler ile karşı karşıya kalır. İlk olarak kan hacminde %35-40 arası artış kalp hızının artışına ve vasküler rezistansda azalmaya eşlik eder. Gebeliğin başlangıcıyla ilk 16 haftada kardiyak output %30-50 arası artış ile en yuksek duzeyde olur. Artan kan hacminin kalp üzerine fizyolojik olarak yapısal etkileri olur. Atriyal ve ventriküller dilatasyonun yanında sol ventriküler kitlede de artış meydana gelir. Bu etkiler çoğul gebeliklerde daha da büyüktür. Mekanik olarak gerilen kalp duvarında membran potansiyel depolarizasyonu, prematür depolarizasyonlar, refrakter periyodda değişiklikler aritmilere yatkınlık yaratabilir. Ayrıca gebelik sırasında meydana gelen kalp hızında artış, yatkınlığı olan hastalarda tetikleyici faktör olabilir. Östrojen ve progesteron da kardiyak repolarizasyon üzerine etkisi ile aritmileri kolaylaştırıcı etkilerinin olduğunun göstergeleri mevcuttur. Ayrıca hiperdinamik durum ve hormonal değişiklikler gebe kadınlarda muhtemel predispozan faktörler olarak ele alınabilir. Var olan kalp hastalığı ile aritmi insidansı yüksek olan hastalar ve önceki aritmi episodları muhtemelen gebelerde en önemli risk faktörleridir.
Gebelik Sırasında Antiaritmik İlaç Kullanımı Endikasyonları ve Düşünceler
Antiaritmik ilaç kullanım hedefi genel olarak ektopik aktiviteyi azaltmak veya bozulmuş iletiyi modifiye etmek amacıyla kullanılır. İdeal bir antiaritmik aritmojenik doku üzerine normal dokuya nazaran daha fazla etki etmeli, mortaliteyi azaltmalı ve yan etkisi olmamalıdır. Ancak mevcut antiaritmik ilaçların bir çoğunun proaritmik etkisi olup hatta mortalite üzerine olumsuz etkileri dahi olmaktadır.
Gebe bir kadının hemodinamik instabilite ve azaltmış uteroplasental kan akımı durumunda tedavi edilmesi zorunludur. Ana konu gebelik taşiaritmilerinin farmakolojik tedavisi sırasında fetüs üzerine potansiyel teratojenik etkisi ve plasental bariyeri geçmeleridir. Gebe kadınlarda yeterli terapötik ilaç düzeylerinin sağlanması artan intravasküler volüm, plazma protein konsantrasyonun azalması, artmış renal kan akımı ve hepatik metabolizma nedeniyle gebe olmayanlara göre farklılık göstermektedir. Hatta gastrointestinal absorbsiyon değişen gastrik sekresyon ve intestinal motilite nedeniyle farklılık gösterir. Fetal taşiaritmiler, fetal kalp yetmezliği geliştirme riski nedeniyle tedavi edilmelidirler. Hidrops fetalis, erken doğum veya fetal ölüm meydana gelebilir.
Antiaritmik İlaçların Etkileri ve Güvenlikleri
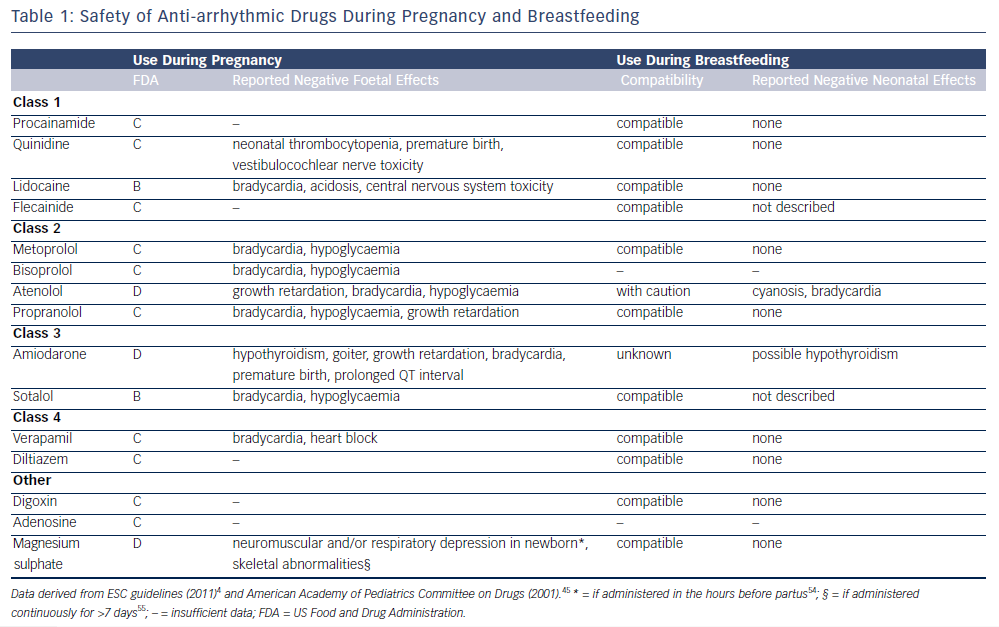
Gebelikte antiaritmik ilaç tedavisinin etkileri ve güvenlikleri ile ilgili veriler çok sınırlıdır. FDA ilaçları endikasyonları, etkileri ve kanıt düzeylerine göre 5 gruba ayırmıştır (A-D ve X).
A ve B kategorilerinde çalışmalarda fetal herhangi bir toksik etki görülmemiştir. Kategori B de kanıtlar ise sadece hayvan çalışmaları üzerindedir. C kategorisinde olumsuz fetal etkiler hayvan deneylerinde gösterilmiş olup D kategorisinde olumsuz fetal etkiler ise insan çalışmaları üzerinde gözlenmiştir. Ancak tüm bu kategori ilaçları potansiyel yarar ve zarar göz önüne alınarak kullanılabilir. Sadece X kategorisindeki ilaçlar olumsuz fetal etkileri için önemli kanıtları olmasından dolayı kontraendikedirler. Bunların olası yararları oluşturduğu risklerinden fazla değildir.
Tabloda gözlendiği üzere çoğu ilaç C kategorisinde olup havyan deneylerinde olumsuz etkileri gözlenmiştir. Lidokain ve sotalol gebelik sırasında kullanılabilecek en güvenli ilaçlar olup amiodaron ve atenololun fetal olumsuz etkileri bildirilmiştir.
Amerikan Pediatri Akademisi çoğu antiaritmik ilacın laktasyon döneminde kullanımının uygun olduğunu fakat atenolol ve amiodaronun laktasyon döneminde kullanımının daha az elverişli olduğunu belirtmiştir. Fetal aritmi için tavsiye edilen ilaçlar arasında ise sotalol ve digoksin bulunmaktadır.
Farmakoterapi
Supraventriküler Taşikardi
Eğer AVNRT veya AVRT gelişmiş ve derhal dönüşüm gerekli ve vagal manevra başarısız olmuşsa IV adenozin uygulanması tavsiye edilir. Bu AV(N)RT’yi yaklaşık %90 sonlandırır ve alternatif olarak IV metoprolol kullanılabilir. Eğer AVNRT için uzun dönem tedavi gerekliyse digital veya metoprolol ilk basamak ilaç olarak kullanılabilir. Fokal atriyal taşikardi için elektriksel veya farmakolojik kardiyoversiyon genellikle başarılı olsa da nüks oranının nispeten yüksek olması nedenli rutinde önerilmez ve sadece hemodinamik instabilite varlığında endikedir. Adenozin ile fokal atriyal taşikardiler %30 oranında başarıyla sonlandırılabilir. Fokal atriyal taşikardilerde hız kontrolü taşikardiyomiyopatiyi önlemek amacıyla önemlidir ve digital veya metoprolol kullanılabilir.
Flekainid veya propofenon ritm kontrolü amaçlı düşünülebilir. Amiodaron ise sadece fokal atriyal taşikardinin hemodinamik olarak instabilite yarattığı ve diğer tüm antiaritmik ilaçlara dirençli olduğu durumlarda sinüse dönüşüm gerektiğinde mümkün olan en düşük doz ile kullanılabilir.
Atriyal fibrilasyon ve atriyal flutterde sinüse dönüşüm gerektiğinde ibutilid ve flekainid kullanımı gebe olmayan hastalarda etkili ve önerilen tedavi olmasının yanında gebelerde kullanımları sınırlıdır. 48 saatten daha uzun süreli atriyal fibrilasyon ve flutterli gebelerde en az 3 hafta antikoagulan kullanım sonrası elektriksel kardiyoversiyon önerilir. Kardiyoversiyon sonrası atriyal stunning nedenli tromboembolik riskin artmasından dolayı en az 4 hafta daha antikoagulasyon önerilmektedir. Oral antikoagulanların potansiyel negatif etkilerinden dolayı birinci ve üçüncü trimesterde düşük molekül ağırlıklı heparin ile değiştirilmesi gerekir.
Metoprolol ventriküler hız kontrolü için seçilecek ilk ilaçtır. Gebelik sırasında kan digoksin düzeyine güvenilemeyeceğinden verapamil ikinci seçilecek ilaçtır. Hız kontrolu için diğer stratejiler başarısız olduğunda AV düğümü bloke edici ajanlar ya da sotalol ile birlikte propafenon ve flekainid kullanılabilir.
Ventriküler Taşikardi
Ventriküler taşikardi derhal tedavi edilmesi gereken bir durumdur ve elektriksel (ilk seçenek) ya da farmakolojik kardiyoversiyon endikedir. IV amiodaron sadece VT’nin persiste olması, elektriksel kardiyoversiyona refrakter, ilaç rezistan ve hemodinamik instabilite durumlarında kullanılmalıdır. Yapısal olarak normal kalp olsun veya olmasın ya da konjenital uzun QT sendromu olan hastalara mutlaka beta blokörler ile VT nüks gelişimi açısından profilaksi uygulanmalıdır. Verapamil de yapısal kalp hastalığı olmayan hastalarda düşünülebilir.
Fetal Aritmiler
Yukarıda belirtildiği gibi persiste fetal aritmiler hidrops fetalis, ventriküler disfonksiyon ve hatta fetal ölüm için predispoze faktördür. Bu nedenle kalıcı fetal aritmilerin tedavisi endikedir. Fetal aritmilerin farmakolojik tedavisinde primer ilaç digoksindir. Eğer başarısız olunursa sotalol, verapamil, prokainamid veya kinidin uygulanabilir. Sodyum ve potasyum kanal blokörleri fetal aritmiler sırasında güvenle kullanılabilir.
Eğer maternal transplasental tedavi başarısız olursa umblikal veya intraperitoneal ilaç uygulaması veya direk fetal intramüsküler enjeksiyon uygulanabilir. Ancak bu yaklaşım henüz Avrupa ya da Amerika klavuzlarına dahil edilmemiştir.
Sonuç:
Gebe kadınlarda antiaritmik ilaç tedavisinin düzenlenmesi hem anne hem de fetüs için potensiyel yan etkileri nedeniyle zordur. Buna ek olarak gebelikte antiaritmik ilaç kullanımına yönelik güvenlik ve endikasyonlarına yönelik major bir çalışma bulunmamaktadir. Bu nedenle ilaç seçimi potansiyel risk ve yararlar göz önüne alınarak kar zarar hesabı yapılarak seçilmelidir. Gebe bir kadında ilaç kullanımı hemodinamik instabilite ve uteroplasental kan akımının bozulması durumunda gereklidir. Yine de gebelerde antiaritmik ilaç kullanımından mümkün olduğunca kaçınılmalıdır.
Kaynak: https://www.radcliffecardiology.com/articles/pharmacological-therapy-tachyarrhythmias-during-pregnancy Pharmacological Therapy of Tachyarrhythmias During Pregnancy. Ameeta Yaksh, Lisette JME van der Does, Eva AH Lanters, Natasja MS de Groot. Arrhythmia & Electrophysiology Review 2016;5(1):41–4.